ドライブスルーにおける大量のPCR検査(プール検査)のやり方を考察してみた
2020-04-10
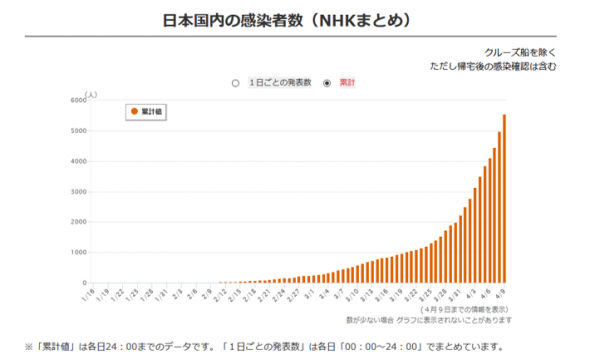
日本の感染者数も指数関数に乗ってしまいましたね。
日本政府もやっとドライブスルー型のPCR検査の検討を始めました。
しかしながら、現状の日本においては、ドライブスルー型のPCR検査のシステムを構築できる人がほとんどいないように思われます。
現在のPCR検査待ちは10日とからしいので、早急にシステムの再構築が必要だと思われます。
今日検査予約取れた人は23日の午後に受けられるそうで、しかし当日に症状が出てないと検査しても出ないと言われたそうですが。
なら症状出ている今やらないと意味が無いって事ですよねw— Dob lure 区民 (@yabitu) April 10, 2020
Contents
なので、「私ならこうする」という方法を書いておきます。
この方法では、一つのドライブスルー型のPCR検査所で、一日で940人から採取でき、96穴のPCR機が二台あると仮定したなら、940人x2検体x2プライマー(一人あたり4サンプル)=3,760サンプルを処理したうえで、即日に結果が出せると思います。
あくまでも、私見です。
何故ドライブスルー検査が必要か?などは新型コロナウイルスに対して、一般市民はどうしたらいいのか?を書いてみた。やPCR検査をすると医療崩壊が起こる。早期発見しても意味がない。というデマについての考察などをご覧ください。
神奈川県の医師会長 菊岡正和氏が
◆PCR検査の本当◆
医療関係者は、もうすでに感染のストレスの中で連日戦っています。
その中で、PCR検査を何が何でも数多くするべきだという人がいます。
しかしながら、新型コロナウイルスのPCR 検査の感度は高くて70%程度です。
つまり、30%以上の人は感染しているのに「陰性」と判定され、「偽陰性」となります。
検査をすり抜けた感染者が必ずいることを、決して忘れないでください。
さっさとドライブスルー方式の検査をすればよいという人がいます。
その手技の途中で、手袋や保護服を一つひとつ交換しているのでしょうか。
(略)
テレビなどのメディアに登場する人は、本当のPCR検査の実情を知っているのでしょうか。
そして、専門家という人は実際にやったことがあるのでしょうか。
https://t.co/bLVFHY6zFm?amp=1
などといってますが、彼こそRTPCRはしたことないでしょう。
ちなみに、私はたくさんやってきました。
どちらを信用するかは自由です。
必要なもの
ドライブスルー検査を行うにあたっては、検査依頼をまとめるオペレーター、駐車場などの広い空間と検査を行うための仮設テント、検体を採取できる医師、検体からのRNA抽出のできる臨床検査技師、RTPCRができる技師、それらに付随する機材や用具、試薬などが必要です。
新型コロナウイルスは、RNAを抽出してしまえば感染力を失うため、その後のRTPCRは臨床検査技師でなくても可能です。
検査対象者に対しては、必ず連絡のつく携帯電話番号が記載できる問診票や、検査結果が出るまでの自宅待機要請へのサイン、陽性であった場合のその後1か月間の隔離生活への同意書、違反者への罰則規定、陽性者への支援規定なども必要となるでしょう。
陽性だった場合の支援策について
陽性の無症状または軽症の患者には自宅待機もしくはホテルなどでの待機が必要となります。
この場合、きちんと自宅待機できていた場合には毎日1万円を支給するなどの支援が必要となります。
万が一、自宅待機できなかった場合には罰則も必要となります。
ひと月に30万円の現金支給があるとなれば、ほとんどの日本人なら外出を自ら規制するでしょう。
1万人の陽性患者が出た場合でも30億円で済みます。
マスクを配布する事業の1/10以下です。
費用対効果としては非常に安いでしょう。
また、容態が悪化した場合には病院に搬送されますが、すでに新型コロナ陽性の患者なので病院側も対応しやすいと思われます。
PCR検査数
現在行われている新潟のドライブスルー検査などは、一日2時間で計120人までなどの制限があるようです。
病院においても、駐車場まで医師が出向いて検体を採取するところも出てきておりますので、時間を決めて検体採取専用の場所を設けるのはそんなに難しくはないと思います。
いいなライブでも言いましたが、今回書く方法ですと、PCR機二台を用いて、一日当たり最大940人の検査が可能ですが、検体採取を940人分行うほうがしんどいと思われます。
120人程度であれば、小規模で実施可能です。
PCR検査の依頼
新型コロナウイルスに感染しているかどうかをチェックして欲しい人は、まずドライブスルー検査場に電話をかけます。
オペレーターがそれに対応し、検査場所と日時、交通手段、検査費用などを説明します。
検査費用
検査費用は20万円くらいが妥当だと思います。
現在、PCR検査は保険対応となっているので、寄附や検査場の維持費などの名目で徴収すればいいと思います。
検査を行い、陽性だった場合は後日返金のうえ、保険適応とすることできちんと対応できると思います。
20万円くらいの高額設定をしておかないと、大都市の場合、たくさんの人が殺到して余計に感染拡大させてしまう可能性がありますので、検査人数を絞るうえでも高額設定が必要だと思われます。
検査当日のチェック
検査場は当然全員PPE(Personal Protective Equipment)フル装備です。
1人検査するごとに手袋は変えます。
可能であればマスクも変えます。
検査当日は、検査費用の振込確認と問診票のチェックを受付で行います。
その後、医師が検体の採取を行います。
実際の手順
検体採取
検体採取は1分もかかりませんので、5分ごとに行った場合、一人で一時間に12人、3人体制なら一時間で36人の採取が可能です。
その地域の規模によって、変えればいいと思います。
そんなに医師がいるわけない!ってところは、現役を引退した医師などを募集すればいいと思います。
現場の医師が感染するのを防ぐための措置ですので、協力しない医師はいないと思います。
医師は、一人から鼻と喉からそれぞれ1検体づつ、計2検体採取します。
ドライブスルーでの検体採取は車の窓越しに行います。
2検体採取するのが大事です!
追記20204.27
フナコシのRNAShieldへ検体を懸濁すれば、ウイルスは不活化されますので、臨床検査技師でなくてもRNA抽出やRTPCRが可能です。
現段階ではこれを使用するのがベストだと思います。
ちなみにですが、私がもしやるならば、医者が検体採取した時点でDNA / RNA Shieldとかに懸濁して、その場でウイルスを不活化して、輸送。ウイルスは不活化してるので、その後のRNA抽出、RTPCRは普通の技師にやらせます。
https://t.co/N88c0ikIhz— いいな (@iina_kobe) April 16, 2020
臨床検査技師によるRNA抽出
※スマートアンプ法などを使用する場合は、RNA抽出そのものが必要ありません(検体を直接利用可能)ので、そのままRTPCRへ進んでください。
医師が検体を採取したスワブは、臨床検査技師ができるだけ早くトリゾールやアイソジェンの中で懸濁し、vortexします。
医師がそのまま懸濁してもいいかもしれません。
クリーンベンチを使用したほうがいいかもしれませんが、どうせ検体採取は車の窓越しに行われるので、そのまま懸濁が一番感染率が低くなると思われます。
vortex後は12,000rpm 4℃で5min遠心
↓
上清をエタ沈(できればグリコーゲンも入れる)12,000rpm 4℃ 10min
↓
リンス12,000rpm 4℃で1min
↓
10μlのTE(RNase Free) に溶かす
といいと思います。
すぐにRTしない場合は、エタ沈のままで―20℃で保存しましょう。
vortex後、12,000rpm 4℃で5min遠心した上清をそのままテンプレートとして使用可能かもしれません。
※RTに使用するRNAは高純度に精製されてなくてもいいので、フィルターとかは通さなくても大丈夫です。
RNA抽出にかかる時間はリンスまで入れても20分程度でしょう。
新型コロナウイルスはRNA状態だともう感染しませんので、臨床検査技師以外の技師さんでも研究者さんでも誰でも取り扱えます。
これ以降はTaqManを使用するのか、電気泳動法を使用するのかでやり方が変わってきます。
電気泳動法を使用する場合
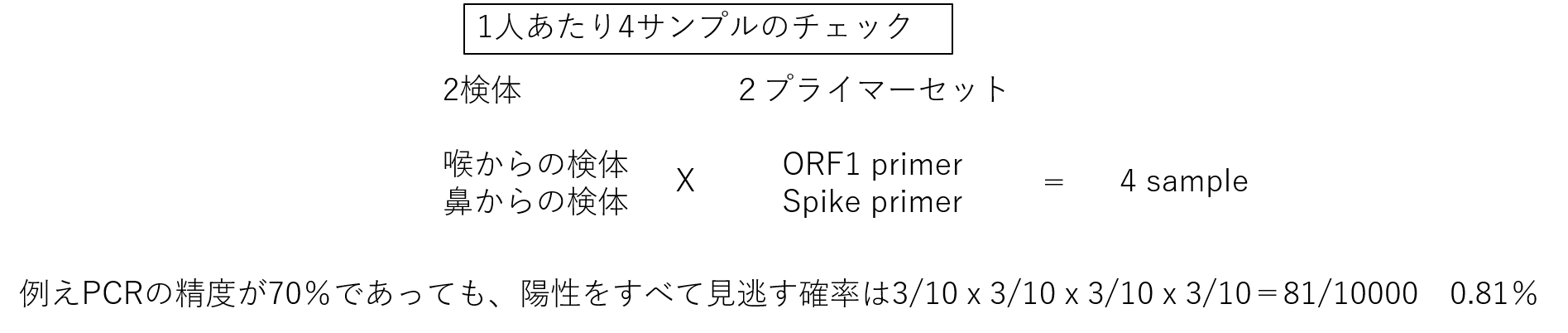
1人あたり2検体x2プライマーセットの4サンプルのチェックを行います。
こうすることにより、99%以上の精度を保つことが可能です。
※ここで、感染研のマニュアルのようにRTにランダムプライマーとかオリゴdTを使用しちゃうと、そのプライマーを除去する作業が必要となり、時間の無駄です。
必ずスペシフィックプライマーを使用しましょう。
ランダムプライマーとかオリゴdTを使用しなければ!とかいう人は素人です。
プライマーは私が設計しました。
感染研のよりも特異度が断然高く、スメアもラダーも出ないと思われます。
誰か検証してくれたら助かります。
P1 ORF1 5’-AGCCTTGTCCCTGGTTTCAACGAG-3’ TM59 24mer
P2 ORF1 5’-GTCAATAAAGTCCAGTTGTTCGGAC-3’ TM57 25mer
663bp の増幅産物P1 Spike 5’-CCAAAATGCACAAGCTTTAAACACGCTTG-3’ 29mer TM59
P2 Spike 5’-AATTCTTGGCAACCTCATTGAGGCG-3’ 25mer TM59
719bp の増幅産物
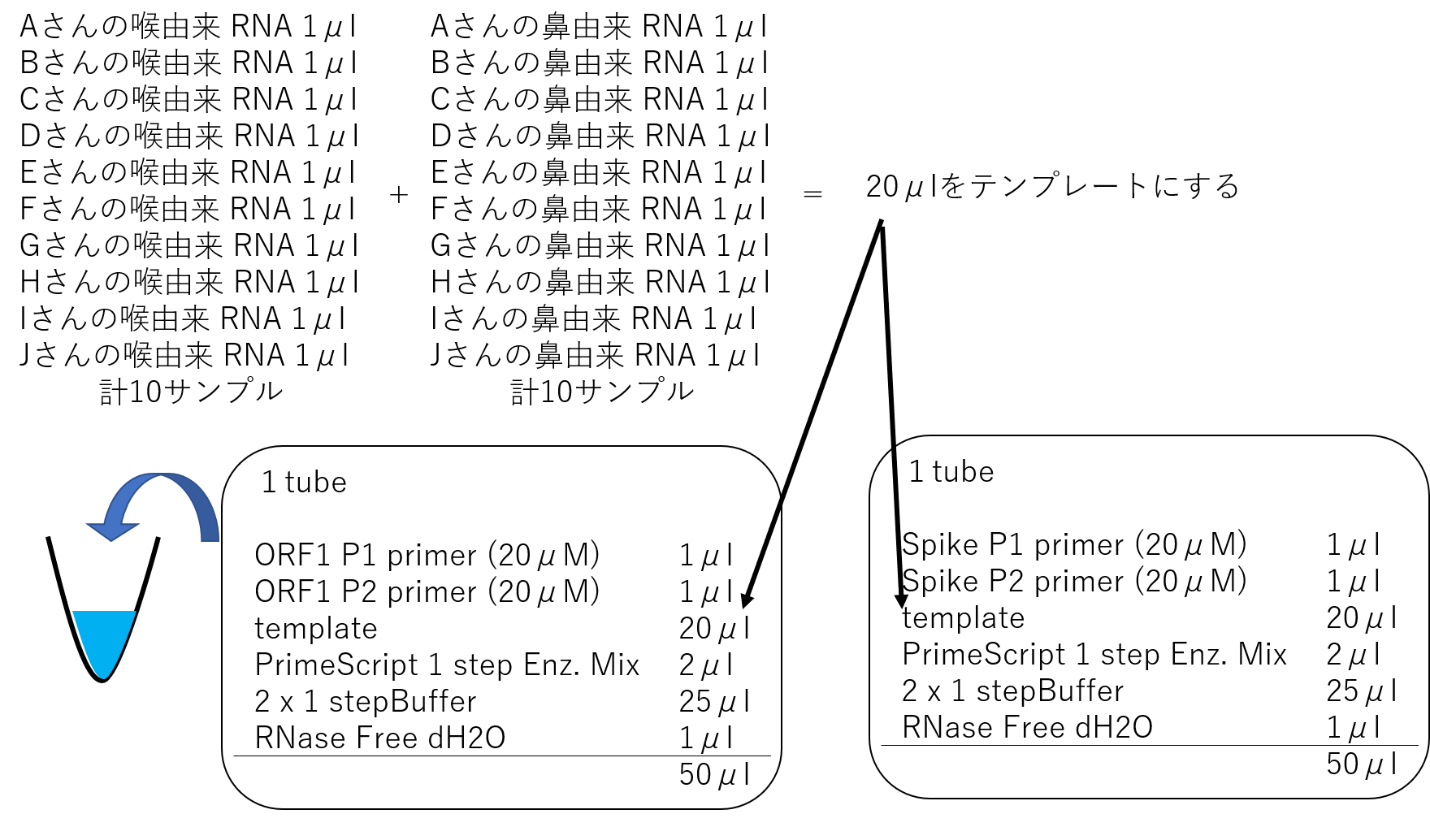
10人分を1まとめにすることで、ORF1 primer set と Spike primer set の2サンプルで10人分まとめてチェックできます。(プール検査)
PrimeScript™ One Step RT-PCR Kit Ver.2 の操作方法参照
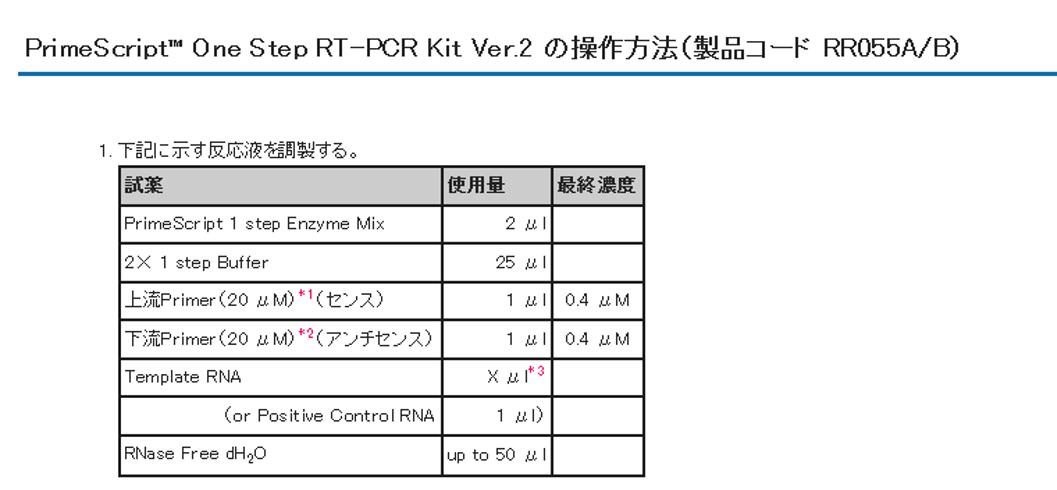
PCRの反応条件は下記の通り
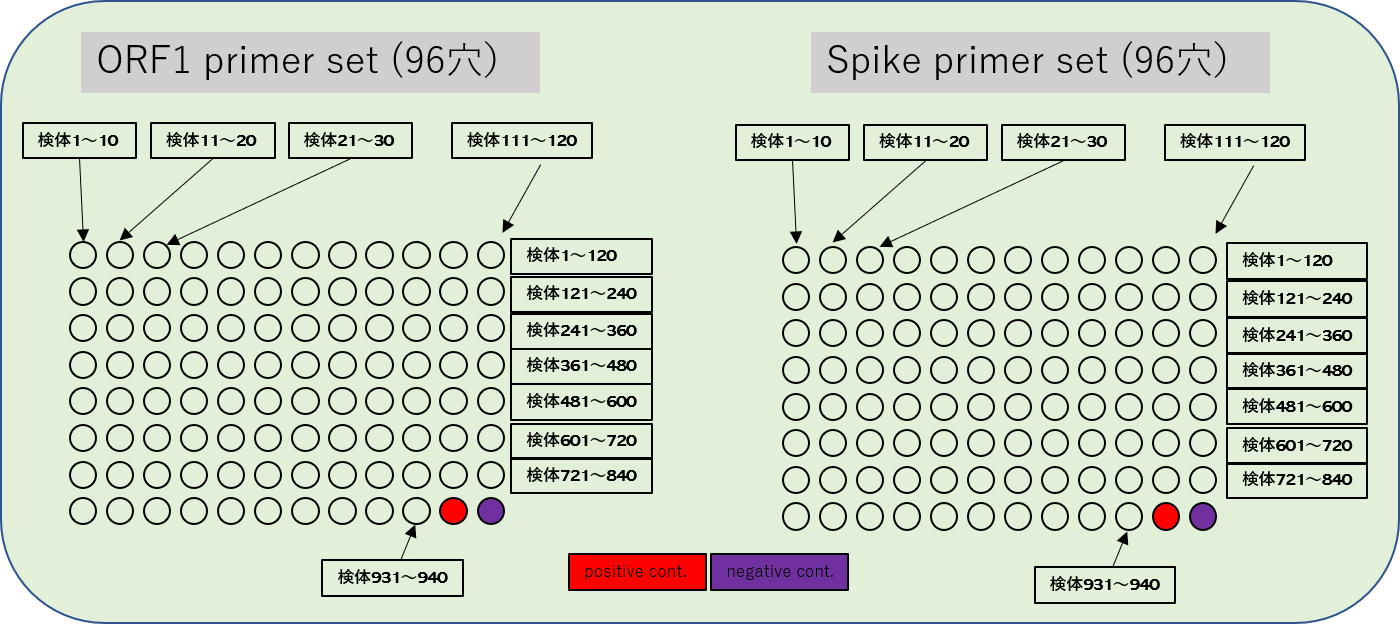
これで96穴のPCR機二台で940人分のPCRができます。所要時間は約90分
PCR反応の終了後、8つまとめて電気泳動をします。約10分。
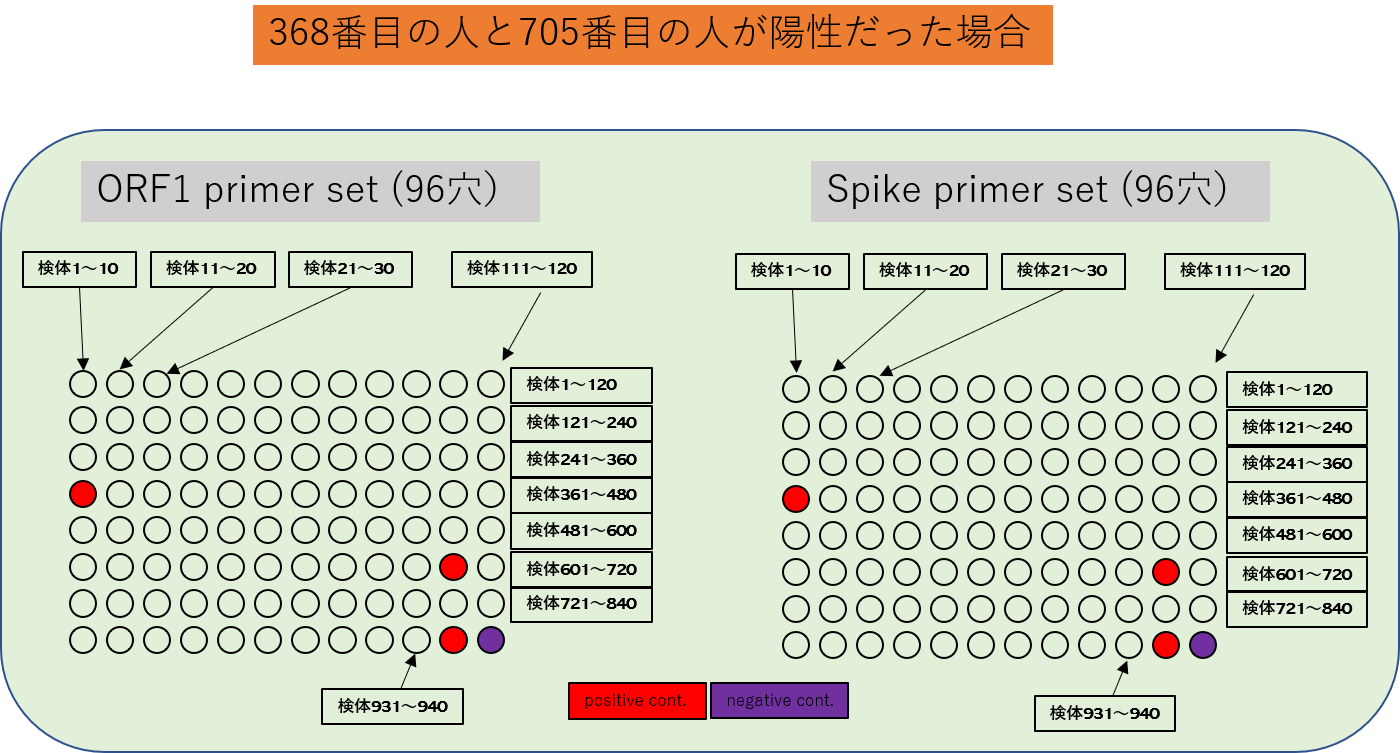
もし、368番目の人と705番目の人が陽性だった場合
もし、368番目の人と705番目の人が陽性だった場合は、PCRは、赤丸の部分だけかかります。
一列まとめて電気泳動すると、下図のようになります。
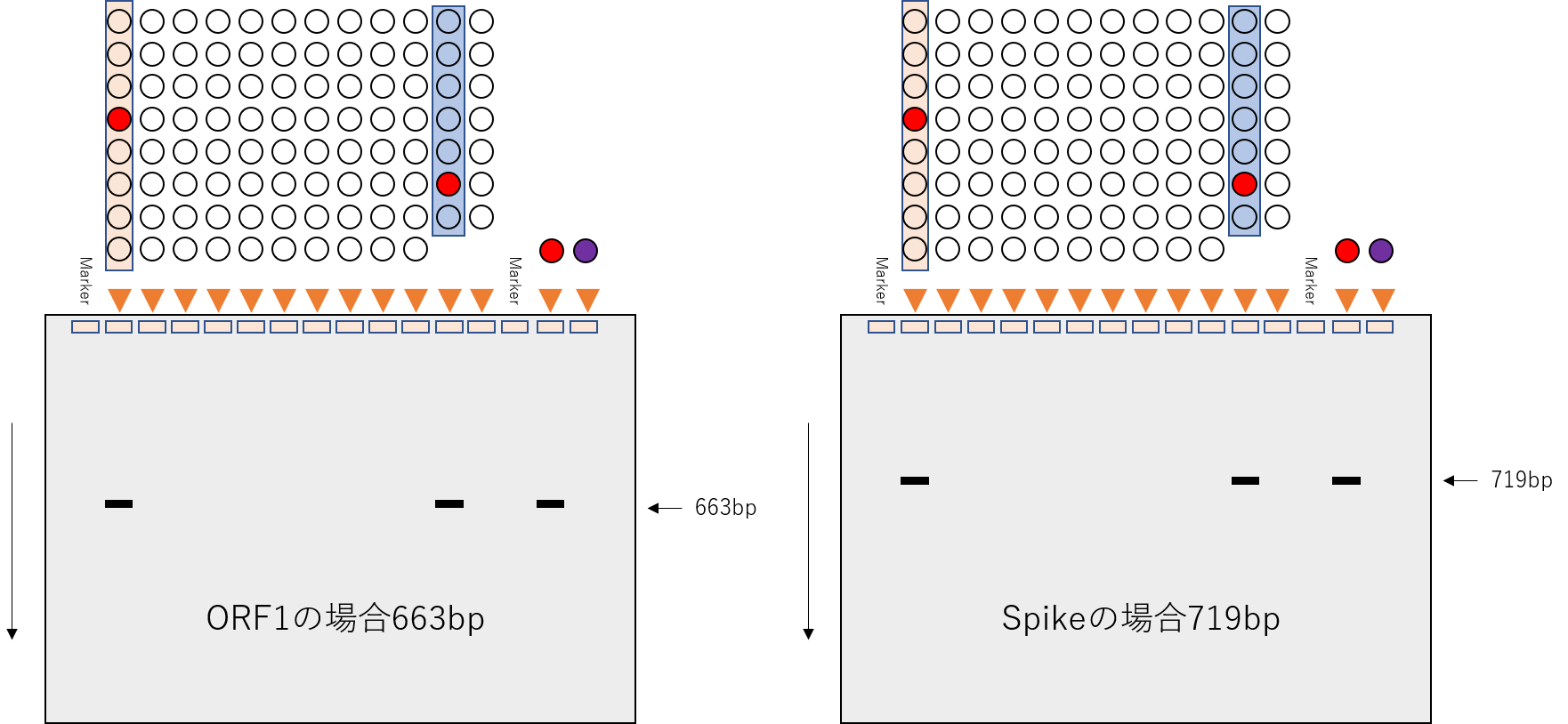
まとめた一列を個別に電気泳動してさらに絞っていくと、361~370番目の誰かと、701~710番目の誰かが陽性だとわかります。
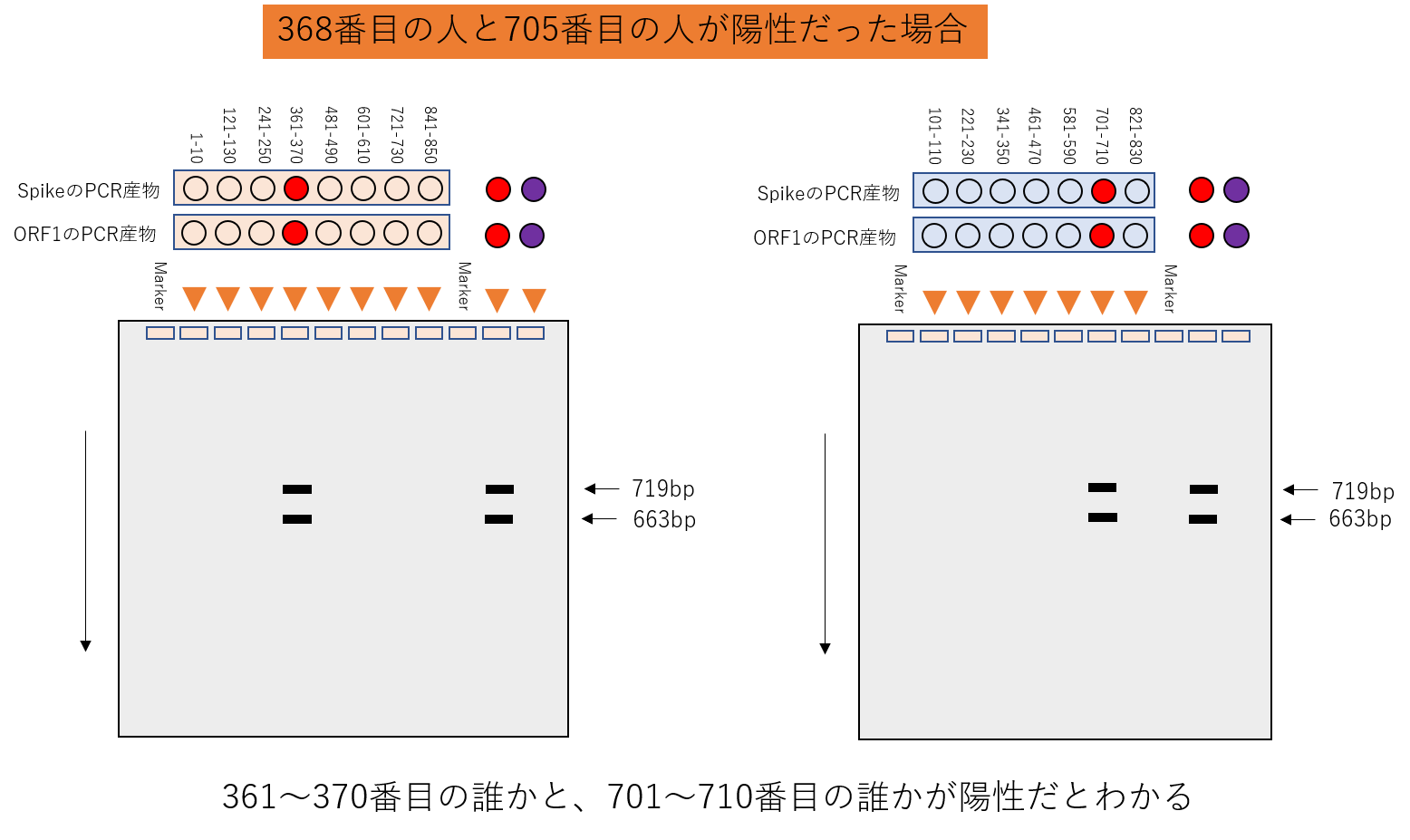
再PCR
361~370番目の誰かと、701~710番目の誰かが陽性だとわかったら、陽性の人は20人の中の2人に絞られました。
ここで、20人分だけ再度RNAからRTPCRをかけます。
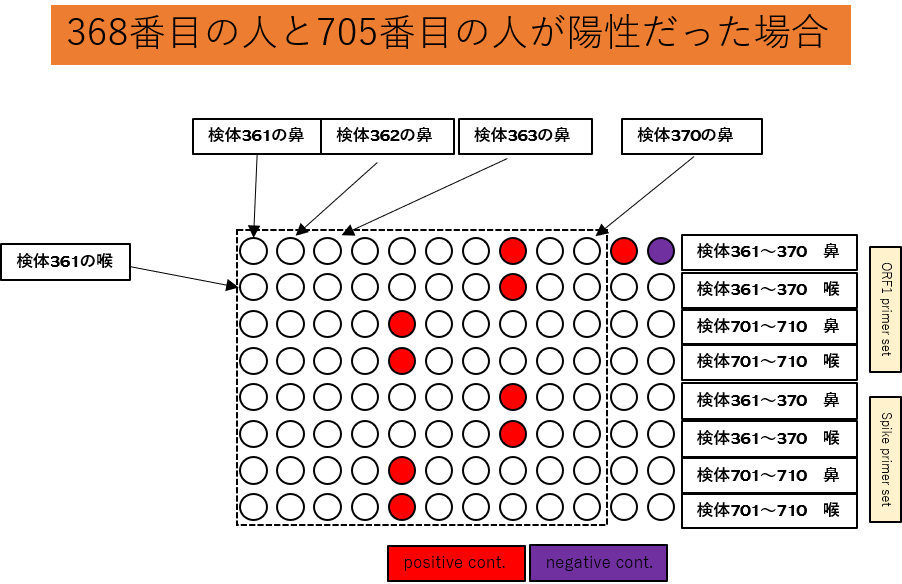
そして、電気泳動をすると、368番目の人と705番目の人が陽性だと確定します。
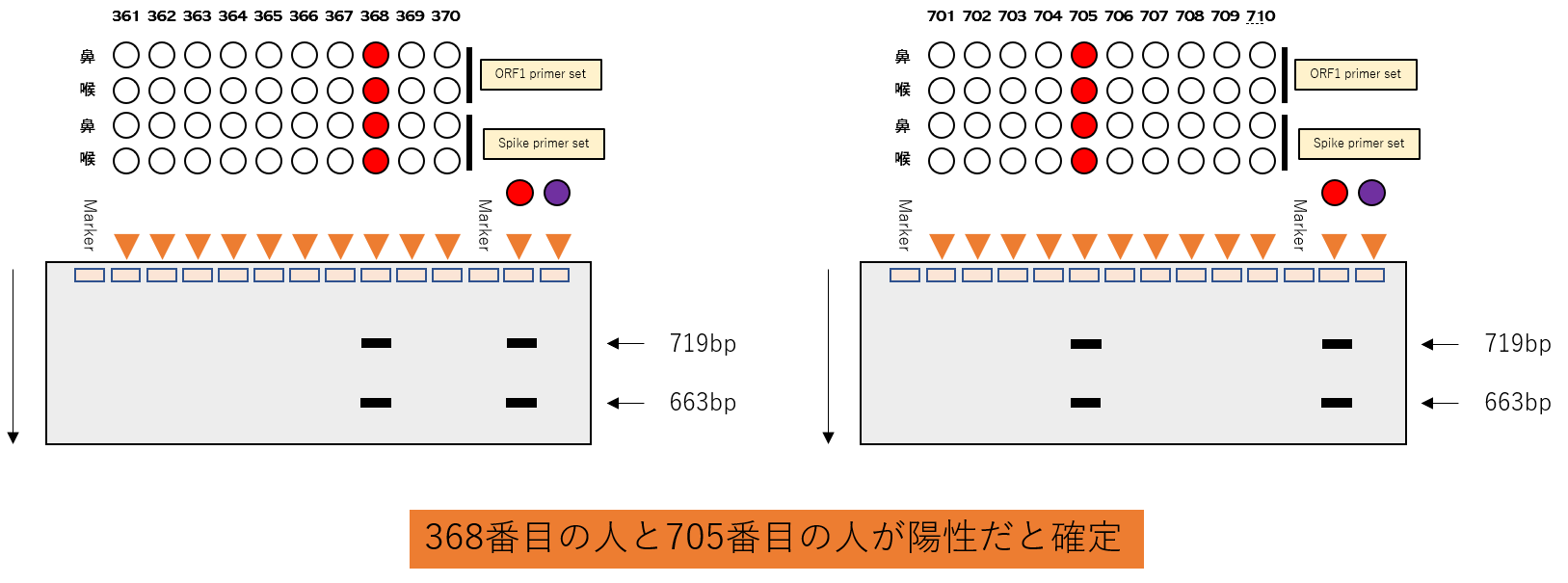
この方法だと、940人分のチェックがPCR三回で可能です。
リアルタイムPCR機を使用する場合
TaqManプローブを使用したやり方だと、機器が1000万円くらいするのですが、96穴x4=384サンプルを30分ほどで解析可能です。
リアルタイム PCR による遺伝子迅速検出 - タカラバイオのように蛍光インターカレーターを用いた場合には電気泳動が必要なくなります。
規模や予算に合わせたやり方で行うとRTPCRに十分な精度が保て、かつ、短時間で結果を出すことが可能です。
また、smartamp法を用いても30分ほどで解析可能です。
感度は陽性一致率90%陰性一致率100%なので、偽陰性偽陽性なんかは出ません。

偽陽性が出るとか言っている人は、無知な人です。
陽性一致率が90%の場合、4サンプル処理したら、99%以上の確度です。偽陰性も偽陽性もほぼ無視できます。
というわけで、実際のやり方を書いてみました。
もっといいやり方があるよ!っていう人は教えてください。
どんどんアップデートしていきます。





コメント
はるか
いいなさんに質問なのですが、2週間ほど前から若干ののどの痛みと乾いた咳、それほど強くない頭痛が続いています。熱っぽいときもあり、測ると微熱があります。正直この症状はコロナでしょうか?味覚異常はなく、動けないというわけではないのですが、今までこんなに長く症状が続いたことはないので不安です。病院には早い段階で行きました。その時は熱はなく、喉の痛みということでトラネキサムを処方されたのですがその薬を飲んでも症状は変わりませんでした。それから2週間この症状です。
iina-kobe
私はお医者さんではないので、最寄りの病院で診てもらってください。
masa
遺伝子工学系のラボ出身で、今は製薬会社で研究職をしているものです。PCRもRT-PCRもかなりの数こなしてきました。大変勉強になりました。今はキットも増えてきたので、思考停止でキットをなぞるだけの人も多く、複数のサンプルを混ぜてPCRをするとか頭を使った柔軟な発想ができないんだと思います。感染研のプロトコルを作成された方はRNA抽出やプライマー設計の一つ一つの手順の意義をどれだけ熟知しているのかなと思いました。一見ソフトを使えば簡単なプライマー設計ですが、突き詰めると奥が深いですよね。
またそれができずとも、お金の力を使ってロシュのコバスシリーズ(1台 1000件/日)やそれに類する全自動の機械、384プレート対応の高性能RT-PCR装置を整備することでHTSのように検査を実施する。そのための検査キットも大量購入する方法もありました。なお、ロシュのコバスシリーズは世界的な取り合いになっているようですが、新規購入はできずとも既に日本にも20台くらいはあるようですので保有機関から供出させればよいだけです。
今の東京都は陽性率が高いので10サンプル混合だと、結局多くの画分を2回目に個別に検査しなければならなくなってしまいますが、検査がより広範に行われれば陽性率が下がるので良いということでしょうか(あるいは混合サンプル数を3-4に減らすとか)。
あとご提案の方法ですが、10サンプル混合がサンプルの取違いしやすく嫌がりそうなので、RNA抽出後は感染力ないですからこういうところこそ自動分注機みたいなもので分注、混合させればよいのかなと思います。
iina-kobe
東京都の陽性率は異常だと思われますので、1人4サンプルを混ぜた形(プライマーも2セット分入れ込む)x人数分などの手法が必要かとも思いますね。
やり方はいくらでもあると思いますが、なぜ、それをせずにPCR検査待ちが1週間とかになっているのか、ものすごく謎です。
masa
確かにやり方はいくらでもあるのです。現場の保健所は相談、陽性者の移送、接触者調査などの多忙な義務で疲弊し、国から言われた通りにしか出来ない奴隷みたいな状態(目の前の業務をこなすだけの思考停止状態)となっていると思われます。厚労省や感染研がボトルネックを本来交通整理して考えるべきなのですが、自前主義でクラスター対策に執心、そこに貴方のようなPCRの専門性と具体的な手順を示し、異を唱えられる優秀な人材はいないみたいですね。
ゆーじ
はじめまして。
専門的な知識もなく、医療従事者でもない、ただのおっさんです。
離れて暮らす大学生の子供がいます。
その大学でコロナで陽性の方が出て、それをきっかけに、コロナのことや特にPCR検査の正しい知識を得たいと思いました。
テレビは途中から違和感を感じたので、ネットで、身元のわかる方や、利害関係とは無縁そうな方の、お医者さんや大学教授などの意見を片っ端から見て、正しい知識を判断しようとしました。
そこでいいなさんのコメントを目にしてこちらのブログを拝見させてもらいました。
自分としてはやっと真実にたどり着いたって感じがしてます。
そこで1つだけ府に落ちないことがあるので、もしよければ教えて頂きたいのです。
それはダイヤモンドクルーズでRCR検査を行った自衛隊中央病院の田中格さんの報告書です。
報告には、退院確認後のPCR検査で、1回目は陰性だったのに2回目は陽性となる症例を数多く経験した、と。
これらの経験からPCRの感度はそんなに高くない、体感で70%くらい、と。
僕は最初にこの情報はかなり信頼度が高いと思いこんでました。。
また同じようなことを言ってる方も数多くいらっしゃったのは周知のことだと思います。
いいなさんの言うように、感度も特異度もほぼ100%だとすると、何故このレポートのようになったと思われますか?
このレポートの結果をどのようにとらえれば良いのかが分かりません。
もし良ければ、いいなさんの見解を教えて頂ければ幸いです。
ご存知かと思いますが田中格さんの報告書のリンク貼って起きます。
https://www.mod.go.jp/gsdf/chosp/page/report.html
これからも記事楽しみにしてます。
iina-kobe
RTPCR検査の検体となるRNAは、非常に壊れやすい性質を持っています。DNAと RNAは氷と水くらい違います。
DNAは扱いやすいのですが、RNAは扱うための技術と注意が必要なのです。
ザルに入れて取り扱えば水はすぐにこぼれ落ちます。
RNAを取り扱える人が自衛隊の中に居なかったのが原因かと思われます。
きちんと取り扱い方を覚えたら、精度は90%以上になります。
ちなみに風疹ウイルスRNAでのRTPCR検査の精度は90%以上です。
ゆーじ
いいなさん早速の返信ありがとうこわざいます。
こんなド素人の質問に分かりやすく丁寧に答えてくださり恐縮です。
水と氷の例え、大変分かりやすかったです。
RNAの取り扱いは専門的な知識が必要なのだと言うことがよく分かりました。ありがとうございます。
例の自衛隊中央病院の報告書には、検査の面で国立感染症研究所に協力してもらったとの、記述がありました。
僕は検査の精度よりも、この国で検査の方向性や実務を仕切ってる(おそらく?)機関や、従事者の方が、その程度のレベルであったことに、むしろ不安を感じました。
いいなさんのブログの中にも、現在のマニュアルに、不要と思われる工程があったり、適切な温度で扱われなかったり、と、言うのを見て、余計に心配です。
結局自衛隊の件は、検査そのものの精度が高くて、しかも採取する検体の数を増やすことで、より精度を高めても、RNAの取り扱いの知識がない為に、正しい結果が得られなかった、と言うふうに思ってます。
もし間違ってるところがあれば、ご指摘頂けると幸いです。
そう言う従事する人の能力、特にRNAを採取してる方の能力って、今現在の現場はどうなのでしょうか?
個人的にはそこが1番気になります。
RNAの取り扱いには免許が必要なのですね。今回の報告書のような結果になるのは、免許を与える機関そのもののレベルが低いのでは?とも、邪推してしまいます。
そうだとすれば今現在の現場でも低いレベルで、RNAの取り扱いをしてる可能性が高いのでは?と、疑問に感じました。
今後検査を受ける可能性のある立場としてはかなり不安です。
いいなさんのブログにあるSmart Amp法というのは、時間効率の面、検査の難易度、精度の面、全てにおいて優秀だと感じました。
この検査なら、一市民としては安心して検査出来るなと、僕個人は感じました。
これは今後普及していく流れなのでしょうか?
富士フイルムが新しい検査キットを開発したので、今後量産する予定との記事を読みましたが、これはSmart Amp法なんでしょうか?
またお暇なときにブログの中ででもご教授頂ければ幸いです。
今後もいいなさんのブログを参考にさせてもらい、正しい知識を素人なりに勉強したいと思います。
舘野博
いいブログだと感心しています。ただ理解力が乏しくよく分からないところがあります。
不活性化の件で教えてください。
1感染研が不活性化での輸送を認めないのはなにか理由があるのでしょうか。
2フナコシのRnashieldを使って不活性化した時、その後のRnaの抽出等に影響があるのでしょうか。また活性化したままでの検査と不活性化した検体の検査では差が生じるのでしょうか。検証したデータ(新型コロナでの)は存在するのでしょうか。
3いま検査技師の方でPCR反対派の人が専門の技師が不足しておりPCR検査の拡充は無理と声高に叫んでいます。
しかし、不活性化した検体で全自動検査機を使えば、この不足の問題は解決できますか。
4不活性化した検体の搬送の場合は、感染研が指定いるような厳重な梱包はいるのでしょうか。
5海外のPCR検査ではどちらが使用されているのでしょうか。
このへんがわかると、いま言われている反対派の話の是非がわかるのですが。
よろしくお願いします。
iina-kobe
1.厚労省と感染研が知らないだけじゃないでしょうか。
2.違いはありません。データはフナコシのサイトで見れます。
3.はい。解決できると思います。
4.不活化してあれば感染性のものじゃないので必要ありません。
5.海外のその場で検査するものに関してはすぐに不活化処理が行われています。
包装のやり方や輸送手段とかはWHOの基準に則ってると思いますが、非常事態宣言などの出ている国では簡素化などが行われていると思います。
韓国なんかは24時間体制で3交代制でやってるので大量にサンプルが捌けてますね。
筑波門郎
ドライブスルーで検体採取がいとも簡単だと言われますが、貴方は実際に行ったのでしょうか。韓国の動画はデモンストレーション用の映像ですから、簡単にできるように見えます。私は10年前まで内科クリニックでインフルエンザ検査の鼻咽頭からの検体採取をしていましたが次のような注意が必要でした。患者さんに天井を見るように顎をやや上げる姿勢になっていただき、綿棒を鉛筆を持つように持ち水平位で鼻孔から挿入し、鼻咽頭粘膜に達したら5mmほど引き、患者さんに「もうすぐ終わりますよ~」と言いながら綿棒を3回ゆっくり回転させてから抜いて検体を採取しました。ドライブスルー方式では被検者はできるだけ上半身を外を見るように回転し、検者に相対するような姿勢になったほうが、検者は綿棒を鼻孔に挿入しやすいと思います。それでも検者はベテラン医師でないと被検者に苦痛を与えないようにできないでしょう。
iina-kobe
私は医師ではないのでやったことはありません。
しかしながら退院時検査などでもごく普通にRTPCR検査をされてますので、医師の技量次第でしょうね。
上手い人は普通にうまくできます。
現在ではつばによる検査も行われてますからこれらの問題も改善されるでしょうね。